膝・スポーツ診の特徴
人体の中で最大の関節である膝関節は、「自立した生活」を送るための運動器としてとても重要です。当専門診ではスポーツ活動でおこった膝関節を中心とした下肢の損傷を診断・治療しています。また、膝関節痛は腰痛に次いで、整形外科を受診する方の訴えの中で2番目に多い症状です。中高齢者では変形性膝関節症(軟骨のすり減りなど)や大腿骨顆部骨壊死が原因の多くを占めています。そのような疾患で膝痛に悩まれている方も当専門診で診察させて頂いております。
外来について
膝・スポーツ診は木曜日午前に予約制で診療を行っております。他医療機関・かかりつけ医より紹介状(診療情報提供書)をお持ちのうえ、受診してください。可能であれば、これまでに検査されたレントゲン・MRI・CTなどをお持ちいただけますと、より多くのご説明が可能となります。神奈川県内、東京都内・都下、関東近郊でスポーツでの怪我や膝の痛みで少しでもお悩みの方は、ご相談だけでも結構ですので是非受診��を検討下さい。
スポーツ外傷について
対象となる疾患は、主にスポーツによる下肢の外傷・障害です。種目による特性もあります。成長期の痛みもスポーツ障害の典型的な例です。具体的には、膝前十字靭帯損傷、習慣性膝関節脱臼、膝半月板損傷、足関節不安定症、オスグッド病、シンスプリントなどです。スポーツレベルは、学校体育およびレクリエーションスポーツでの受傷から、全日本クラスのトップアスリートまであらゆるレベルの患者様に対応しております。
● 前十字靭帯 (ACL) とは損傷
バスケットボール、スキー、バレーボール、ハンドボール、サッカー、ラグビー、アメリカンフットボールなど、『急な停止や方向転換』・『ジャンプ着地』・『他プレーヤーとの接触』などが多いスポーツでよく起こり、膝関節に過度な回旋力が加わり損傷します。スポーツ外傷の中で手術治療が必要となる最も多い外傷です。
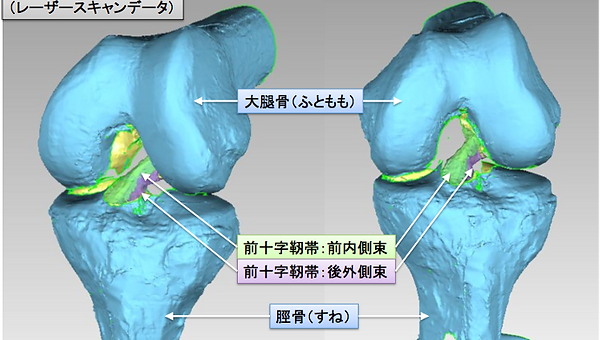
● 前十字靭帯:ACLとは (解剖、構造、役割)
前十字靭帯は膝関節内に存在します。大腿骨後方から脛骨前方をつなぎ、脛骨が過度に前方に移動したり、過度に回旋しないよう制御する役割を果たしています。
● 前十字靭帯損傷の症状
損傷時には『ブツッ』『グキッ』など断裂音を感じることが多く、強い痛みを感じたり、関節内出血により徐々に膝が腫れてきます。約3週程でこれらの症状は落ち着きますが、歩き始めの不安感や膝崩れ(ガクッと膝がずれる感じ)が起こりやすくなります。この状態を放置し膝崩れを繰り返しているうちに半月板や軟骨を損傷し、膝の引っかかり感やロッキング(伸びない)を生じたり、二次的な変形性膝関節症の原因となったりします。
● 診断・検査
● 保存治療と手術治療
● 手術治療の術式紹介
膝不安定感や膝崩れの有無など患者さんの自覚症状、関節穿刺(関節内出血の評価)、徒手検査(医師が手で触り不安定性を確認する)、レントゲン撮像(骨折などの合併がないか確認)、MRI撮像(靭帯損傷、半月板や軟骨損傷の確認)などで行います。
受傷3週程度すると膝の痛みや腫れは引いてきて日常生活にも支障をきたさなくなりますが、血流に乏しい組織であるため自然治癒に大きな期待はできません。高齢の方や活動性の低い方には保存治療を選択することもありますが、一般的には(特にスポーツを継続する方、比較的若年の方)手術治療を選択しています。
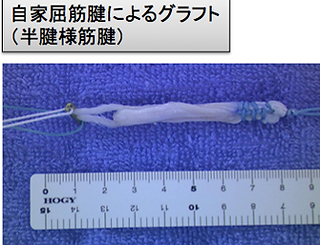
当院では主に膝屈筋腱を用いて関節鏡視下に前十字靱帯再建術の手術を行っています。
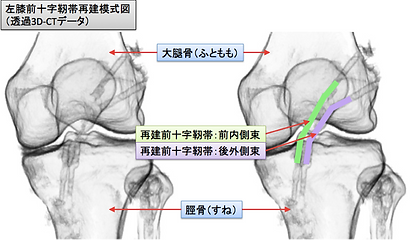
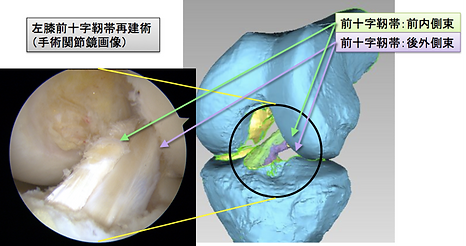
ACLは前内側線維と後外側線維という2つの成分から成っており、当科ではこれらの形を復元するように、自分の膝屈筋腱を用いて関節鏡下に解剖学的二重束再建を行っています。傷は関節鏡用の8mm程度の傷が3ヵ所程度、腱採取・固定部に3cm程度の傷が1ヵ所です。関節鏡で靭帯断裂や半月板の損傷を確認し、靭帯が断裂していればその残骸は除去します。すねの骨と大腿の骨にトンネルを2つ掘ります。採取した腱を加工し再建靭帯を2つ作成し、それぞれ掘ったトンネルに通して両端を金属で固定します。症例によっては膝蓋靭帯を採取して再建する方法もあります
● 標準的なリハビリテーション
入院は約10日~2週間、術後3日目より可動域訓練、1週から部分荷重歩行、3~4週で杖なし全荷重歩行、3ヵ月程度でジョギングを許可し装具も不要になります。一般のスポーツであれば6ヶ月程度での復帰を目指します。早期復帰を推奨する施設も散見されますが、術後再断裂や再建靭帯の緩みを予防するため、コンタクトスポーツへの復帰は8か月以降を推奨しています。

日本整形外科学会 「膝靭帯損傷」
https://www.joa.or.jp/jp/public/sick/condition/ligament_injury_of_th_knee.html
英語文献 「Individualized Anatomic Anterior Cruciate Ligament Reconstruction」
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3678631/
英語文献 「Quantitative In Situ Analysis of the Anterior Cruciate Ligament
http://ajs.sagepub.com/content/early/2015/11/11/0363546515611641.full.pdf
英語文献 「Is the native ACL insertion site “completely restored” using an individualized approach to single-bundle ACL-R?」
膝関節変性疾患について
● 変形性膝関節症とは
加齢変化の一種で、男性よりも閉経後の女性に多く見られます。多くは膝の内側の軟骨が変性・摩耗し、徐々にO脚(内反変形とも言います)となり、膝関節の内側に痛みを訴える疾患です。進行すれば軟骨を支えている骨(軟骨下骨と言います)も削れて歩行の障害となります。
主な症状は座っている姿勢から立つ時や歩行時、階段昇降時(特に下り)の痛み、ひざ関節の腫れそして水症(関節に水がたまる現象)です。また、膝の曲げ伸ばしが不自由になり、正座ができなくなります。立ち上がる時に膝に痛みを感じ始めたらこの疾患の始まりの可能性もあります。
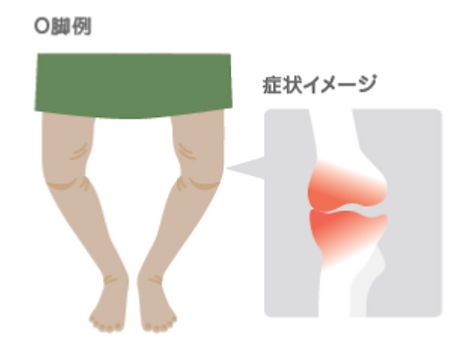
● 大腿骨内顆骨壊死とは
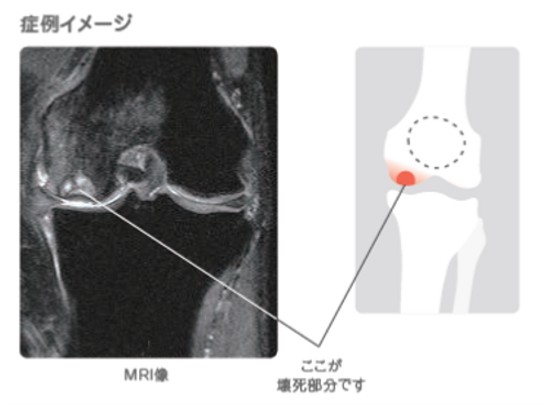
膝関節に接している大腿骨の先端(大腿骨顆部)の組織が壊死する病気です。レントゲンやMRI(磁気共鳴画像)検査で壊死した部位を確認することができます。壊死した組織がつぶれてしまうと、骨の一部が陥没して、更に痛みが増します。この大腿骨顆部骨壊死の原因は、いまだ不明なのですが、中高年以降の女性に多く見られ、夜間や安静時に強い痛みを感じることがしばしばです。また、はじめは見逃されることが多いので注意を要します。
・治療法
リハビリテーション、装具療法、薬物療法などの保存療法があげられ、これらを組み合わせて行います。大腿四頭筋の訓練、ストレッチング、ヒアルロン酸の関節内注射などは広く行われ、効果的な方法です。保存療法で効果が得られない、または症状が重度の場合に手術療法が選択されます。主な手術に人工膝関節置換術や高位脛骨骨切り術があります。
変形した関節の表面を金属などでできた人工の部品で置き換える手術です。痛み次第ですが術後翌日、遅くとも翌々日には立って歩く練習を開始します。新しい膝に慣れるとほとんど痛みが気にならなくなります。術後2週間で退院される方もおられます。担当医と相談の上、入院期間は柔軟に対応可能です。
● 人工膝関節置換術

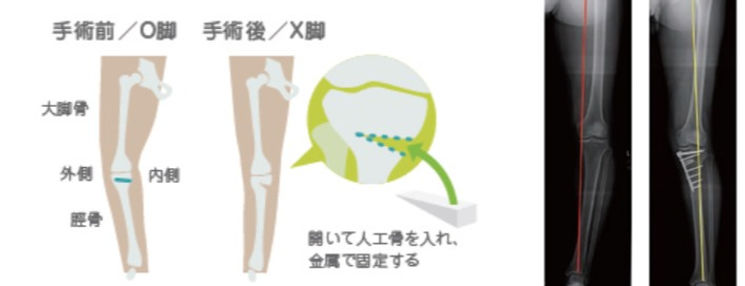
● 高位脛骨骨切り術
O脚変形のために内側に偏った過剰なストレスを、自分の骨を切って少し角度を変えることにより、比較的きれいな軟骨の存在する外側に移動させる手術です。脚の形はO脚からX脚に変わります。患者さんの膝関節を温存できますので、正座やスポーツ、農業などの仕事へ復帰が可能となった患者さんが多くいます。一方で、骨が癒合するまで痛みが多少続くこと、機能回復にはリハビリをしっかり行うことが必要です。
担当医

准教授
藤巻 良昌
昭和大学 1996年卒
【専門】整形外科一般、膝関節外科
スポーツ医学
【資格】
-
医学博士
-
日本整形外科学会認定
整形外科専門医・指導医
スポーツ医
運動器リハビリテーション医
-
JOSKAS膝関節鏡技術認定医
-
日本スポーツ協会公認
スポーツドクター
-
全日本スキー連盟
情報医科学委員
アルペン担当チームドクター

助教
福田 悠甫
昭和大学 2014年卒
【専門】整形外科一般、
膝関節外科、スポーツ医学
【資格】
・日本整形外科学会整形外科専門医
・日本スポーツ協会公認
スポーツドクター

助教
土師野 良真
東京医科大学 2017年卒
【専門】整形外科一般、膝関節外
科、スポーツ医学
【資格】
・日本整形外科学会専門医
お知らせ
2025年11月17日
第36回日本臨床スポーツ医学会学術集会(11月2日、3日)に大下先生が参加されました。
2025年6月6日
第32回よこはまスポーツ整形外科フォーラム(2025.6.1)に藤巻先生が参加いたしました。
2023年7月21日
日本スポーツ整形外科学会2023(2023年6月29日-7月1日)にて、発表を行いました。
2022年12月13日
第33回日本臨床スポーツ医学会学術集会(2022年11月12日-13日)にて、発表を行いました。
2022年10月11日
第71回東日本整形災害外科学会(2022年9月16日-17日)にて、発表を行いました。
2022年7月11日
第95回日本整形外科学会学術集会(2022年5月19日-22日)にて発表を行いました。
2022年4月11日
第62回関東整形災害外科学会(2022年3月11日-12日)にて発表を行いました。
2021年10月25日
藤巻良昌先生が第13回ASHULA KNEE(2021年10月15日)にて発表いたしました。
2021年10月25日
第71回東日本整形災害外科学会(2021年9月17日-18日)にて5名が発表を行いました。
2021年6月23日
JOSKAS-JOSSM Meeting 2021(2021年6月17日-19日)にて発表を行いました。
2021年5月11日
�日本スキー学会30周年記念『スキー研究100年の軌跡と展望』 (道和書院) に 膝・スポーツ診専門の藤巻良昌先生の原稿が掲載されました。
2021年4月5日
第61回関東整形災害外科学会(2021/3/26-27)にて、3演題の発表を行いました。
_2025.png)